תסמונת ממאירה נוירולפטית
מה זה ?
תסמונת ממאירה נוירולפטית היא פתולוגיה המתאפיינת במחלה ברמה הנוירולוגית. תסמונת זו היא בדרך כלל תוצאה של תופעות לוואי בעת נטילת תרופות כגון נוירופלקטיות או אנטי פסיכוטיות. (2)
תסמונת זו קשורה למצב האידיוסינקרט, כלומר אופן ההוויה של כל פרט, תגובותיו והתנהגותו עם סביבתו.
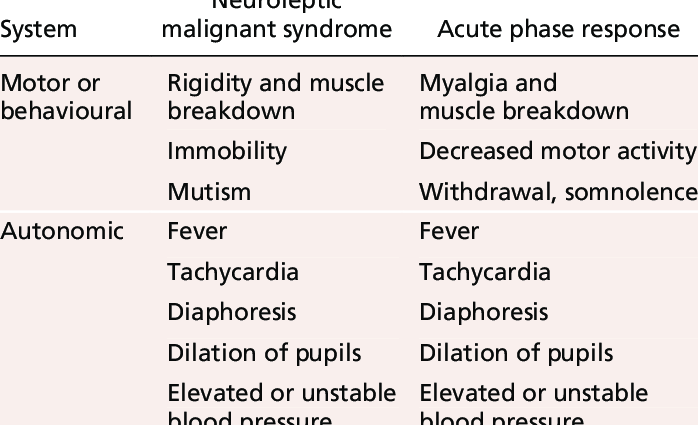
פתולוגיה זו מובילה לחום גבוה, הזעה, חוסר יציבות מבחינת לחץ הדם, קשיחות השרירים וחוסר תפקוד באוטומטיות.
ברוב המקרים התסמינים הראשונים מופיעים לאחר שבועיים של טיפול בנוירופלקטי או אנטי פסיכוטי. עם זאת, סימפטומים הקשורים למחלה עשויים להופיע לאורך כל תקופת נטילת התרופה.
מקרים של תסמונת ממאירה נוירולפטית הובאו אף הם לידי ביטוי לאחר טיפול בלתי פוסק בתרופות נגד פרקינסון. (2)
האבחנה המהירה של תסמונת ממאירה נוירולפטית הנגרמת כתוצאה מנטילת נוירופלאטיקה או אנטי פסיכוטיות מאפשרת להפחית את התוצאות הנלוות לכך.
תסמונת ממאירה נוירולפטית משפיעה על 1 עד 2 מקרים ב -10 חולים שעברו טיפול נוירופטי או אנטי פסיכוטי. שכיחות זו נוגעת לגברים ולנשים כאחד עם דומיננטיות קלה לגברים, בכל הגילאים. (000)
תסמינים
תסמונת ממאירה נוירולפטית קשורה לתכונות קליניות שונות כגון: (1)
- פירקסיה: נוכחות של חום עז או מצב חום קבוע;
- היפרטוניה בשרירים: טונוס מוגבר בשרירים;
- שינויים במצבים נפשיים;
- הפחתת רגולציה המודינמית (דה -רגולציה במחזור הדם)
מאפיין ספציפי לתסמונת הממאירה הנוירולפטית הוא נוכחות של נוקשות שרירית משמעותית הקשורה להיעדר רפלקסים: קשיחות "צינור עופרת". (1)
מאפיינים במונחים של סימנים חיוניים נצפים גם בפתולוגיה מסוג זה: (4)
- לַחַץ יֶתֶר;
- טכיקרדיה (דופק מהיר);
- tachypnea (נשימה מהירה);
- היפרתרמיה (> 40 °), הנגרמת על ידי נוכחות של חום עז;
- הפרשת יתר;
- חמצת (החמצת הדם עם pH בדם הנמוך מהרמה הרגילה שהוא בין 7.38 ל- 7.42.);
- בריחת שתן.
שינויים בפרמטרים ביולוגיים ניכרים גם בסוג זה של מחלות: (4)
- רמה גבוהה יותר של פוספוקינאזות בסרום וטרנסמינאזות;
- רבדומיוליזה (הרס רקמת השריר בתוך השרירים המפוספלים).
מקורות המחלה
התפתחות התסמונת הממאירה הנוירולפטית נובעת מתופעות לוואי הקשורות בנטילת תרופות מהסוגים: נוירולפטיקה ואנטי פסיכוטיות.
גורמי סיכון
גורם הסיכון החשוב ביותר בהתפתחות התסמונת הממאירה הנוירולפטית הוא שימוש בנוירופלקטי או אנטי פסיכוטי. (4)
בנוסף, תשישות גופנית, אי שקט, התייבשות הם גורמים נוספים מבחינת הסיכון להתפתחות המחלה.
לחולים הנוטלים נוירופלאטיקה או אנטי פסיכוטיות במינונים גבוהים, בצורה פרנטרלית (מתן התרופה בדרך הווריד, תוך שרירית וכו ') או בעלי עלייה מהירה במינון, יש סיכון גבוה יותר לפתח את הפתולוגיה. (4)
מניעה וטיפול
הטיפול בתסמונת זו בדרך כלל אינטנסיבי.
התרופה הגורמת למחלה (נוירולפטית או אנטי פסיכוטית) מופסקת ומטפלים בחום באופן אינטנסיבי.
ניתן לרשום תרופות המאפשרות הרפיה של השרירים. בנוסף, טיפולים מבוססי דופמין (תרופות דופמינרגיות) מועילים לעיתים קרובות בטיפול בפתולוגיה זו. (2)
עד כה, שום טיפול ספציפי לתסמונת זו לא היה נושא לראיות קונקרטיות.
עם זאת, היתרונות של טיפול בבנזודיאזפינים, תרופות דופאמינרגיות (ברומוקריפטין, אמנטדין), דנטרולנים (מרפי שרירים) וטיפול אלקטרו -עוויתי דווחו.
יש צורך במעקב קפדני בחולים עם אי ספיקת לב-נשימה, אי ספיקת כליות, דלקת ריאות של שאיפה וקואגולופתיה.
בנוסף, ניתן לרשום סיוע נשימתי ודיאליזה.
ברוב המקרים, חולים עם תסמונת ממאירה נוירולפטית מחלימים לחלוטין. עם זאת, תסמינים אמנסיים, חוץ -פירמידליים (יחד עם הפרעות נוירולוגיות), הפרעות במוח, נוירופתיה היקפית, מיופתיה והתכווצויות עשויים להימשך במקרים מסוימים. (4)
בהיעדר טיפול ולאחר הפסקת התרופה הפסיכוטרופית הגורמת למחלה, התסמונת הממאירה הנוירולפטית נרפאת בדרך כלל בין שבוע לשבועיים.
בנוסף, התסמונת עלולה להיות קטלנית.
גורמי המוות בהקשר של מחלה זו הם דום לב ריאתי, דלקת ריאות שאיפה (מעורבות ריאתית המאופיינת בהזרמת נוזלים לברונצ'יות מהקיבה), תסחיף ריאתי, אי ספיקת כליות מיוגלובינורית (אי ספיקת כליות בנוכחות דם בשתן) , או קרישה תוך וסקולרית מופצת. (4)
שיעור התמותה הקשור לפתולוגיה זו הוא בין 20 ל -30%.